Đột quỵ
Đột quỵ là gì?
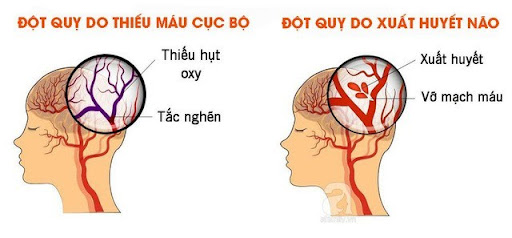
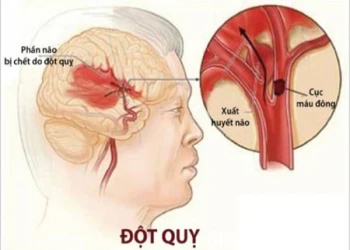
Đột quỵ còn được gọi là tình trạng tai biến mạch máu não, là tình trạng não bộ bị tổn thương do tắc nghẽn máu lên não hoặc do mạch máu não bị vỡ. Đột quỵ là bệnh lý cấp tính nguy hiểm, có tỷ lệ tử vong rất cao và xảy ra đột ngột. Chỉ trong vài phút, đột quỵ có thể khiến não chết dần và gây ra nhiều biến chứng nguy hiểm. Có 2 loại đột quỵ thường gặp là đột quỵ do xuất huyết và đột quỵ thiếu máu cục bộ.

Nguyên nhân đột quỵ
Có rất nhiều nguyên nhân làm tăng nguy cơ đột quỵ. Nguyên nhân chủ quan do:
-
Giới tính: Nữ giới có tỷ lệ mắc bệnh ít hơn nam giới.
-
Tuổi tác: Người trên 55 tuổi có nguy cơ mắc đột quỵ cao hơn người trẻ.
-
Tiền sử gia đình: nếu gia đình bạn có người mắc các bệnh tim mạch, tai biến thì bạn có nguy cơ mắc bệnh cao hơn.
-
Chủng tộc: Người mỹ gốc Phi có tỷ lệ mắc đột quỵ cao nhất thế giới.
Đột quỵ còn có thể do các bệnh lý nền như:
-
Đái tháo đường: làm tăng nguy cơ đột quỵ
-
Các bệnh tim mạch như nhồi máu cơ tim, xơ vữa động mạch, bệnh mạch vành dễ làm hình thành cục máu đông gây đột quỵ.
-
Mỡ máu cao là nguyên nhân tích tụ mỡ máu trên thành mạch gây tắc nghẽn, không thể lưu thông máu lên não.
-
Cao huyết áp gây áp lực lớn lên thành động mạch, có thể làm vỡ mạch, giãn mạch.
Triệu chứng đột quỵ
Các dấu hiệu của đột quỵ thường đến đột ngột, diễn ra rất nhanh trong vài phút, lặp đi lặp lại nhiều lần. Các triệu chứng thường thấy khi bạn bị đột quỵ là:
-
Không thể cử động chân tay hoặc cử động khó, tê liệt cơ thể, không thể nâng 2 tay qua đầu cùng lúc.
-
Cơ thể uể oải, không có sức lực, tê cứng cơ mặt, méo cơ mặt.
-
Nói ngọng bất thường, miệng khó cử động
-
Hoa mắt, chóng mặt, không thể giữ thăng bằng
-
Mờ mắt, thị lực giảm
-
Đau đầu dữ dội
-
Buồn nôn và nôn.
Biến chứng đột quỵ
Biến chứng do đột quỵ phụ thuộc vào vị trí não bị ảnh hưởng và thời gian não không được cung cấp oxi. Các biến chứng nguy hiểm có thể gặp phải bao gồm:
-
Đau tim: rất nhiều trường hợp đột quỵ bị xơ vữa động mạch, gia tăng nguy cơ đau tim do mảng xơ vữa.
-
Viêm phổi: Người bệnh sau đột quỵ thường gặp khó khăn trong việc ăn uống do cơ miệng có thể bị đơ cứng, đồ ăn dễ gây tắc nghẽn viêm phổi.
-
Phù nề não sau đột quỵ.
-
Động kinh: sau đột quỵ, não có thể hoạt động bất thường do co giật
-
Mất thị giác: sau đột quỵ, người bệnh có thể bị giảm thị lực hoặc mất thị lực ở một hoặc hai mắt.
-
Mất chức năng nói, méo mồm, khó nói.
Cách điều trị đột quỵ
Điều trị đột quỵ cần chú ý tới "thời gian vàng" trong cấp cứu đột quỵ để người bệnh có tỷ lệ phục hồi cao, ít gây biến chứng. Với người bệnh đột quỵ, bạn cần sơ cứu ngay lập tức:
-
Đặt người bệnh nằm nghiêng để bảo vệ đường thở
-
Không tự ý bấm huyệt, châm cứu, đánh gió
-
Theo dõi các dấu hiệu như nôn mửa, suy giảm ý thức và gọi xe cấp cứu ngay lập tức
-
Không tự ý cho người bệnh ăn uống bất cứ gì
Từ 4-5 giờ sau cơn đột quỵ, người bệnh sẽ được các bác sĩ cho dùng thuốc tan máu đông. Sau 6 giờ, cần can thiệp lấy huyết khối. Sau thời gian vàng này, não có thể bị tổn thuong nặng dẫn đến tai biến và nhiều biến chứng.
Cách phòng ngừa đột quỵ
Để phòng ngừa đột quỵ, đầu tiên bạn cần thay đổi chế độ dinh dưỡng để phòng tránh các bệnh tim mạch nguy hiểm. Bên cạnh đó, tập thể dục thường xuyên để tăng cường lưu thông máu sẽ làm giảm nguy cơ mắc các bệnh tim mạch hiệu quả.
Ngoài ra, bạn cần giữ ấm cơ thể vào mùa lạnh. Nhiễm lạnh có thể gây tăng huyết áp, vỡ thành mạch gây đột quỵ bất chợt. Bạn cũng nên hạn chế dùng rượu bia, thuốc lá để bảo vệ sức khoẻ tổng thể, hạn chế suy giảm hệ miễn dịch.
Thuốc điều trị đột quỵ hiệu quả
Các thuốc dùng điều trị đặc hiệu cho bệnh nhân đột quỵ là thuốc tiêu huyết khối và điều trị dự phòng bằng thuốc chống kết tập tiểu cầu, thuốc chống đông máu. Bên cạnh đó, người bệnh cũng có thể bổ sung các loại thực phẩm chức năng tăng cường tuần hoàn máu não, ổn định huyết áp để ngăn ngừa bệnh tái phát.
Một số loại thuốc, TPBVSK thường được sử dụng để điều trị, hỗ trợ điều trị đột quỵ đó là:
Thuốc tan cục máu đông có thể được sử dụng rộng rãi cho bệnh nhân đột quỵ

Chiều cao trẻ em liên quan với đột quỵ thiếu máu cục bộ, xuất huyết nội sọ
Nguy cơ và biến chứng của bệnh đột quỵ
Các loại đột quỵ và nguyên nhân dẫn tới đột quỵ